2023
07/05
認知行動療法:睡眠薬とは異なるアプローチで不眠の改善を狙う
-
睡眠
東京家政大学人文学部 心理カウンセリング学科 准教授
睡眠と健康7
不眠になったときの唯一の解決方法は睡眠薬である—そう思われている方は多いかもしれません。しかしそれは、世界の常識ではないことをご存じですか?
アメリカ内科学会やヨーロッパ睡眠学会の不眠症治療ガイドラインでは、治療の第一選択肢として認知行動療法の実施が推奨されています1,2)。不眠に対する認知行動療法は世界各国で実践されていて、わが国でもその効果が確認されています3,4)。そして、実施施設は限られているものの認知行動療法を受けることができます。今回は、認知行動療法について紹介しましょう。
Contents
習慣改善に焦点を当てる
認知行動療法は、(1)その人の「せい」にするのではなく、(2)「くせ(習慣)」に注目し、(3)その「くせ」を修正すること、そして自分の人生を歩んでいけるように支援するカウンセリングの総称です。
(1)その人の「せい」にすることの問題
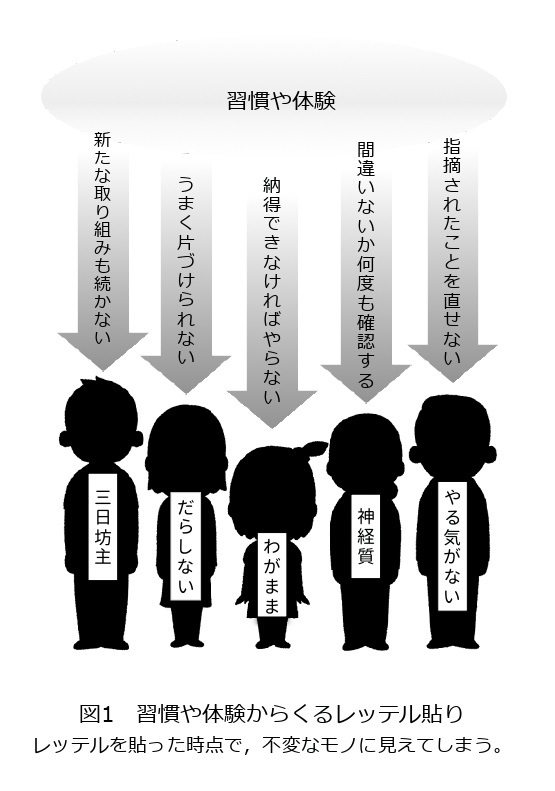
「私(あなた、あの人)は、×××な人だ」という表現がこれに当たります。例えば、「(私は)何をやっても上手くいかない」とか「(私は)いつも三日坊主だ」といったもので、レッテルを貼るようなものです(図1)。このような表現は世間では当たり前のように使われますが、いざ問題を解決しようとする際には、なんの役にも立ちません。なぜなら、レッテルを貼ったことで、その人の性格のような、変わりにくいモノと受け取られ、事態が何も動かなくなるからです。
どうして「三日坊主だ」と思うようになったのでしょうか? おそらく、これまで何度もがんばって取り組んでみたものの、うまく習慣化しない経験をたくさんしてきたからではないでしょうか。
そうです! 全ては経験と習慣化の問題なのです。性格のように見えていることも小さい頃からの習慣によるところが大きいと考えられます。認知行動療法では、対象者の人生経験を踏まえながら、悪循環に陥っているこれまでの「くせ(習慣)」を見つけ、人生の好循環もたらす新たな「くせ」の獲得に焦点を当てます。
作成:岡島義
(2)「くせ」とは?
ここでの「くせ」とは、振る舞い方(例えば、眠れなくても横になっている)だけではありません。考え方(例えば、夜になると「眠れなかったらどうしよう」と考える)、気持ち(例えば、0時を過ぎると不安になる)、からだの反応(例えば、寝床に入ると目が冴える)も含めて「くせ」と捉えます。不眠で悩む人たちは、睡眠を取るために実に多くのくせを持っていることが分かっています。中でも不眠と関係が深いのは次の5つであり、認知行動療法のターゲットとなります。
①身体の睡眠・覚醒リズムと就床・起床時刻のズレ
自分の身体の睡眠・覚醒リズム(睡眠の3つの柱の1つ「リズム」、第4回参照)を把握して、就床時刻を設定している人はとても少ないです。例えば、寝つきの悪い人の中には、身体の就寝時刻(例:0:30)よりも早くに就床している(例:22:00)場合があります。
②寝る前のストレスがかかる出来事
例えば、夕食後に配偶者とけんかすると言ったようなことがこれに当たります。これは、「睡眠反応性」と呼ばれ、不眠症のなりやすさと関係していると言われています。些細なことで睡眠が左右されてしまう人は、要注意です。
③寝床に入って心配ごとを考えてしまう
明日のスケジュールを考えたり、眠れなかった場合の日中の代償について心配したりすると、脳が興奮してしまい、寝つきが悪くなります。
④眠れない時に時計を見て時間を確認する
何気ない行動ですが、「あと何時間で起きなければ」といった考えの引き金になってしまい、脳が興奮してしまう可能性があります。
⑤寝床に入ると緊張する
ソファでうとうとしていても、寝床に入ると目がさえるという、不思な現象です。これは、「寝床で覚醒し続ける」ことが繰り返されたことで生じる身体の反応であるといわれています。
ここでは取り上げませんでしたが、飲酒は睡眠を浅くしたり、中途覚醒を引き起こしたりしやすくなります。日本人は睡眠薬よりも寝酒に頼る人が多いという報告もあり、注意が必要です。
(3)「くせ」を修正する
認知行動療法では、悪循環をもたらす「くせ」に気づくことから始めます。「ちゃんと眠れないと、日中の作業がつらい」と思っていても、睡眠ダイアリー(第6回参照)を付けながら、日中の支障度との関係を見直していくと、睡眠状態に左右されていないことに気づいたり、思ったより眠れている日が多いことに気づいたりと、多くの発見があるものです。
悪循環をもたらす「くせ」に気づいたら、好循環をもたらす「くせ」に取り組みます。実は、第5回で取り上げた「就寝1時間前には穏やかモードに」や、第6回で紹介した「睡眠スケジュール法」が、好循環をもたらす「くせ」となります。とくに、睡眠スケジュール法は、認知行動療法の1つとして確立された手法で、不眠の改善に最も効果が期待できる方法なのです。
一方、「寝床に入ると緊張する」ことに関しては、なかなか改善が難しいのも事実です。その場合は、緊張と相反する状態であるリラックスモードを意図的に作ります。いわゆるリラクセーションですが、その中でも漸進的筋弛緩法と呼ばれる方法がよく利用されます。これは、「身体のさまざまな部位に力を入れて、抜く」ことを繰り返し練習し、リラックスモードを獲得していくものです。具体的な実践方法については、『認知行動療法で改善する不眠症』5に掲載されていますので、ご興味のある方はご覧いただければと思います。
認知行動療法による驚きの効果!
不眠に対する認知行動療法は、1回50分程度のカウンセリングを4〜6回実施します。不眠症状の改善に有効であることはもちろんのこと、睡眠薬の減薬・中止の促進効果も報告されています。また、抑うつ気分のような精神症状、痛みのような身体症状の軽減効果もあります。ただし、好循環を生む習慣の獲得を目指すため、睡眠薬のような手軽さ、即効性はあまり期待できません。また、日本では実施している施設も少ないのが現状です。そのため、自分でできる認知行動療法の実践本6や、悪循環に気づくための睡眠記録アプリ「睡眠日誌」(NECソリューションイノベータ株式会社と共同開発)を利用することもお勧めです。
認知行動療法は言ってみれば、「急がば回れ。肉を切らせて骨を断つ」戦法です。睡眠薬の即効性を上手く利用しながら、並行して実践していくこともまた、おすすめの方法です。
引用文献
1.Qaseem, A. et al. (2016). Management of chronic insomnia disorder in adults: A clinical practice guideline from the American College of Physicians. Annual of Internal Medicine, 165, 125-133.
2.Riemann, D. et al. (2017). European guideline for the diagnosis and treatment of insomnia. Journal of Sleep Research, 26, 675-700.
3.Ayabe, N. et al. (2018). Effectiveness of cognitive behavioral therapy for pharmacotherapy-resistant chronic insomnia: A multi-center randomized controlled trial in Japan. Sleep Medicine, 50, 105-112.
4.Okajima, I. et al. (2013). Cognitive behavioural therapy with behavioural analysis for pharmacological treatment-resistant chronic insomnia. Psychiatry Research, 210, 515-521.
5.岡島 義・井上雄一(2012).認知行動療法で改善する不眠症 すばる舎
6.岡島 義(2015).4週間でぐっすり眠れる本 さくら舎
