2018
09/15
病院給食の変革
-
病院給食
-
null
株式会社LEOC 専務執行役員
ドクターズプラザ2018年9月号掲載
病院給食(2)
食事療養費の財源に大きな影響を及ぼした改定
入院時食事療養費における主な算定要件は平成18年度の改定により、減収となり、中でも特別管理加算1日につき200円の廃止は、大きな影響がありました。また、入院時食事療養費は1日につき1920円から1食単価となり640円(3食分まで)となりました。特別食加算も1日につき350円から1食につき76円(3食分まで)となりました。これら入院時食事療養費制度は、平成6年10月の改定にて施行され、約12年継続されました。
【平成18年度の改定以前は……】
❖ 入院時食事療養(Ⅰ)は(1日につき)1920円であり、次の点に留意する必要がありました。
・常勤の管理栄養士又は栄養士が食事療養の指導者又は責任者となっていること
・医師、管理栄養士又は栄養士による検食が毎食行われていること
・食事療養関係の各種帳簿が整備されていること
・病状により特別食を必要とする患者には特別食が提供されていること
・適時の食事が提供され、夕食に関しては午後6時以降に提供されていること
・保温食器等(*1)を用いた適温の食事が提供されていること
❖ 特別管理加算(1日につき)200円
常勤の管理栄養士が配置されていること
【常勤管理栄養士による栄養管理については、栄養管理実施加算(1日につき12点)でも評価(平成24年度改定で入院基本料に包括)】
算定条件は、適時の食事が提供され、夕食に関しては午後6時以降に提供されていること
保温食器等(*1)を用いた適温の食事が提供されていること
★ 平成18年度の改定内容
❖ 入院時食事療養(Ⅰ)…(1日につき)1920円
→(1食につき)640円
❖ 特別管理加算(1日につき)200円
→廃止
❖ 特別食加算(1日につき)350円
→(1食につき)76円
❖ 食堂加算(1日につき)50円
→現在も同様
❖ 選択メニュー加算(1日につき)50円
❖ 入院時食事療養(Ⅱ)…(1日につき)1520円
→(1食につき)506円
【食事の自己負担の根拠について】
平成28年度の診療報酬改定において、食事の自己負担は1食につき360円でしたが、平成30年度の診療報酬改定では、1食につき460円になりました。この根拠は、介護保険の中では食費(食材料費+調理費(*2))で、自己負担(基準額1380円/日)は、1食あたりで割ると460円であり、ここへ合わせたものとなりました。また、ポイントとしては、460円は全額、食材料費ではなく、食材料費(260円)+調理費(200円)であり、食材料費は、1日で780円となります。
平成30年度の治療食改定のポイント
治療食ポイントですが、⑧てんかん食加算は、平成28年度の改定で新設されました。平成30年度改定では変更はありませんでした。その他、糖尿病透析予防指導管理料350点(月1回)や外来栄養食事指導料の初回260点、2回目以降200点です。(*3)
①胃潰瘍食は流動食を除くものである。また治療乳とは、乳児栄養障害に対する直接調製する治療乳をいう。
②心臓疾患、妊娠高血圧症候群等に対して減塩療法を行う場合は、腎臓食に準じることができる。しかし、高血圧症における減塩療法は認められない。
※腎臓食に準じる減塩食は、食塩相当量が1日6g未満の減塩食をいう。
③肝臓食は、肝庇護食、肝炎食、肝硬変食、閉鎖性黄疸食(胆石症及び胆嚢炎による閉塞性黄疸の場合も含む)。
④クローン病、潰瘍性大腸炎等により、腸管機能が低下している者に対する低残渣食については加算が認められる。
⑤高度肥満(肥満度+70%以上又はBMI35以上)に対して食事療法を行う場合には脂質異常症食に準じて加算が認められる。
⑥特別な場合の検査食とは、潜血食をいう。
⑦大腸X線検査・大腸内視鏡検査のために特に残渣の少ない調理済み食品を使用した場合も加算が認められる。
⑧てんかん食とは、難治性てんかん(外傷性を含む)の患者に対し、グルコースに代わりケトン体を熱量源として供給することを目的に炭水化物量の制限及び脂質量の増加が厳格に行われた治療食をいう。
⑨脂質異常食加算対象は、空腹時定常時におけるLDL‐コレステロール値が140㎎/㎗以上である者又はHDL‐コレステロール値が40㎎/㎗未満である者若しくは中性脂肪値が150㎎/㎗以上である。
⑩貧血食加算対象は、血中ヘモグロビン濃度が10g/㎗以下であり、その原因が鉄分の欠乏に由来する。
⑪無菌食加算対象は、無菌治療室管理加算を算定している患者である。
⑫経管栄養であっても、特別食加算の対象となる食事として提供される場合には特別加算として算定できる。
⑬食堂加算、他の病棟に入院する患者との共用、談話室等との兼用は差し支えない。但し、食堂の床面積は、内法で当該食堂を利用する病棟又は診療所に係る病床1床当たり0.5平方m以上とする。
※平成30年4月版 医科点数表の解釈より一部抜粋
まとめ
【病院給食の現状】
先に述べたように特別管理加算が平成6年10月に新設され、18年度の廃止前までは、最盛期時代であった。むしろ、今が本来の姿であると思う。
【今後の病院給食の展望】
100歳以上の方が6万人を超えた。2025年に団塊世代が75歳以上となる。2040年に団塊ジュニアが65歳以上となる。特に、団塊世代が75歳以上となる2025年から10年後の2035年には、医療費もピークになることも推測されている。病院給食において、食事のクオリティーは更に高くなると思われる。また、透析食では、食事による1日の摂取量はカリウム1000㎎であったのが、現在は2000㎎と血液透析のダイアライザーの開発により大きく変わったように、特殊栄養補助食品、ソフト食などを含めた形態食の開発もさらに進んでいくと思われます。
【今後の取り組み】
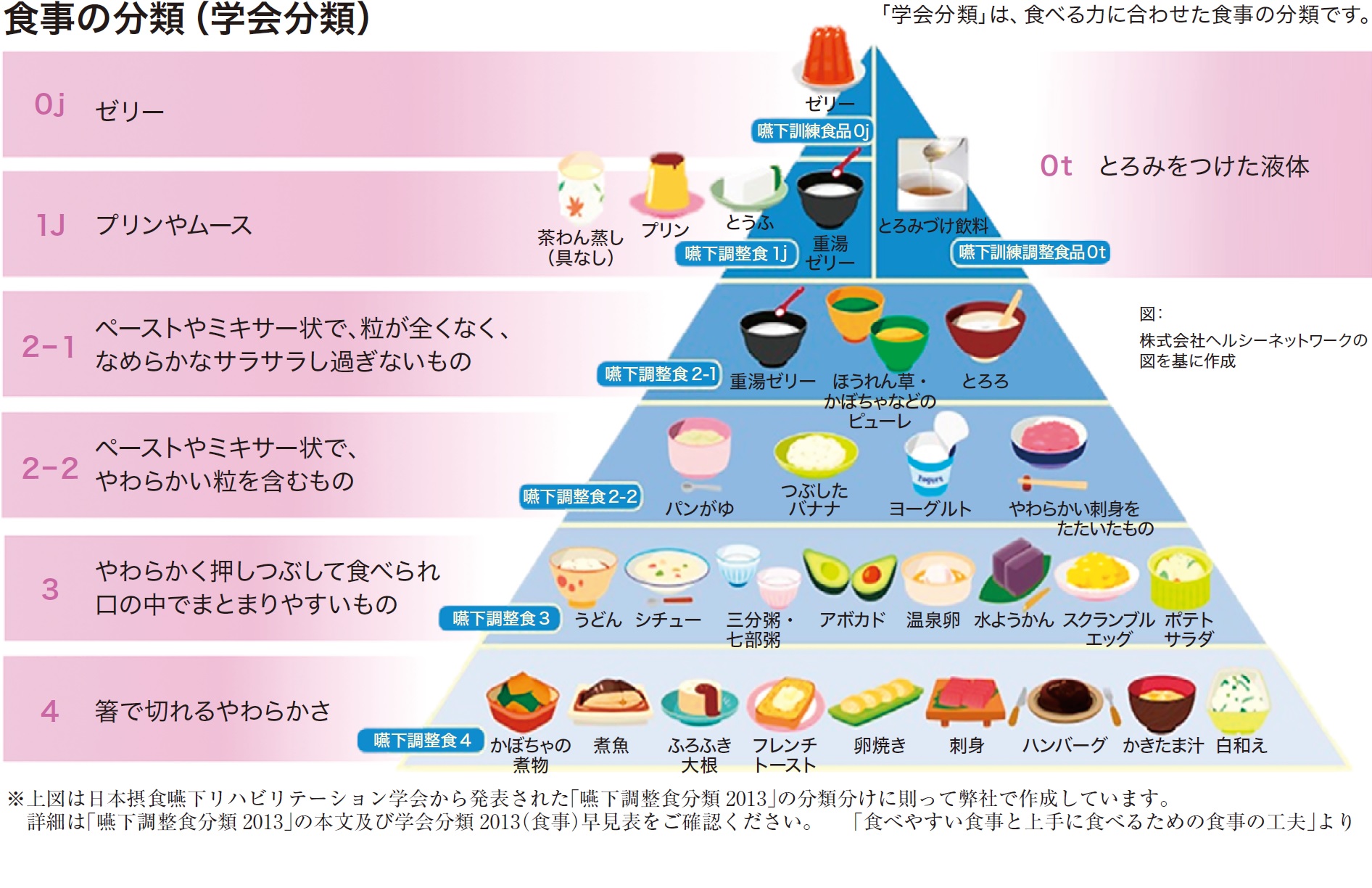
摂食・嚥下障害者に対し、形態的側面や良好な栄養状態の確保を目的に開発された食事のことを嚥下調整食と言い、口の中で、ばらけやすく、食塊形成しづらく誤嚥リスクが高い理由から、研究開発に取り組む施設が増えてきました。これは、日本摂食・嚥下リハビリテーション学会嚥下調整食分類2013に基づき、段階数をコード0からコード4までの5段階にて設定されているものです。つまり、個々の症状に合わせて、その時点で最も適切な食形態を選択することがベターであります。
平成30年の診療報酬改定では、施設間での情報共有のため、嚥下調整食の必要性として、学会分類コード別に栄養管理計画書にも記載が義務付けられました。厚生労働省(以下、厚労省)は、誤嚥性肺炎のリスクや咀嚼することによる身体機能の活性に影響があることから、個々の機能レベルに合わせた食事管理を求めております。この背景には、在宅へシフトさせる上でも、地域包括ケアの仕組みに準じて、病院から有料老人ホームあるいは在宅など、どこの施設へ移転しても、分類コードの食形態に応じて安全に施設間で同様の食事が提供できることを目指しております。つまり、A施設からB施設へ転移された時に例えばコード3の食形態であったものが、食事箋は同じコード3のままでも、他施設ではコード4の食事であることも現実的にあるため、日本栄養士会でも献立の見直しを含め地域単位での取り組みを着手されておりますが、地域格差があり、完成している地域はまだ少ないです。そこで、想うことは、日本栄養士会と日本メディカル給食協会の管理栄養士が共同開発をすることを提案したいと思っております。委託会社の管理栄養士は献立作成のみではなく、調理もできることから、色彩盛り付けなどの見栄えや味付けなど、得意としており、料理画像とレシピなどを施設間で共有することが進めば、国民に大きく貢献できると思慮しております。
その他には、糖尿病透析予防指導管理料350点(月1回)や外来栄養食事指導料の初回260点、2回目以降200点(*3)、これらについても、治療効果に結び付いているか否か? 今後、見直しをされるポイントになります。給食委託会社の管理栄養士は、調理ができます。現在行われている栄養指導の大半は、調理技術の指導は無く、病態栄養と臨床栄養が主であります。病気になっても自ら調理をしなければならない患者も大勢いることから、経済的で簡単においしい料理が作れる技術などを指導することができる委託会社の管理栄養士が活躍できる場を増やすことを望んでおります。
厚労省が目指す医療費削減、健康寿命を延ばすことなど、食事の影響力は大きいものです。今年5月に(公社)日本メディカル給食協会の理事に就任したこともあり、病院では、直営の栄養士同様に病院長の管理の下、委託側管理栄養士にも栄養指導の機会を与え、一人でも多くの患者の支えになるよう、今後も厚労省へ交渉を続けていく所存あります。
*1) 保温・保冷配膳車、保温配膳車、保温トレイ、保温食器、食堂のいずれかを用いており、入院患者全員に適温の食事を提供する体制が整えられていること。
*2 調理費とは、調理加工費つまり人件費もしくは技術料。
*3 平成28年度の改定前は130点だった。
