2017
11/15
全ての医師が認知症を診る時代になる
-
インタビュー
-
東京都
ドクターズプラザ2017年11月号掲載
巻頭インタビュー/東京都健康長寿医療センター研究所
「医療・介護、その他関連職種の対応力強化を目指す」
高齢者6万人に1カ所、全国500カ所が目標
―認知症疾患医療センターとは、どのような機関なのですか。
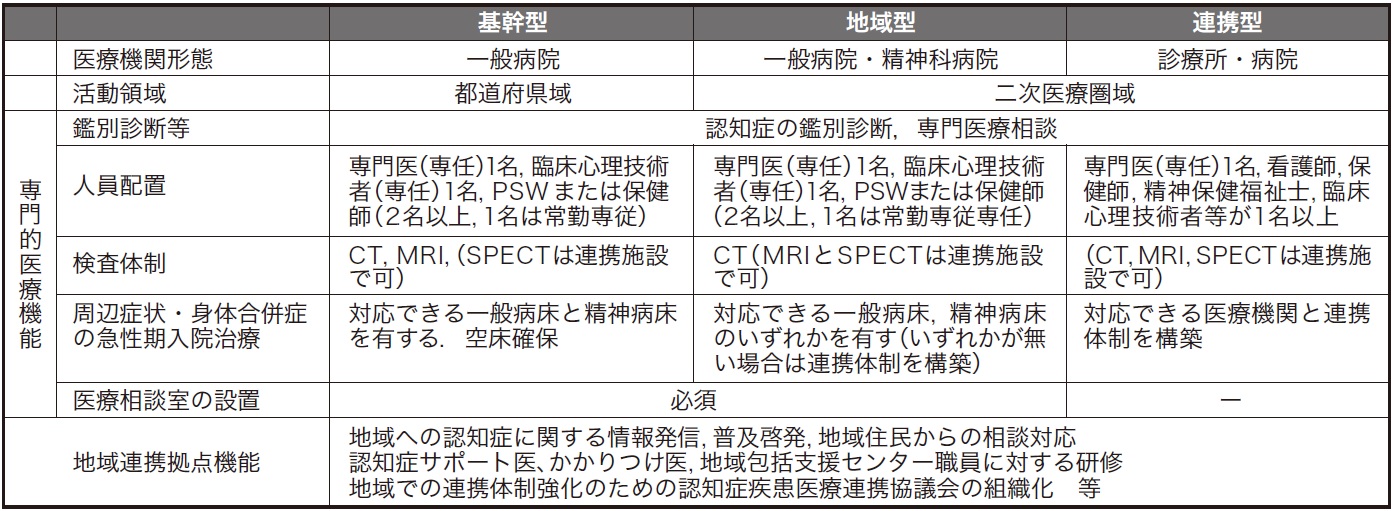
粟田 国の補助金を受けて都道府県が運営する、認知症の専門医療サービスです。「基幹型」、「地域型」、「連携型」の三つの類型(表1)があり、それぞれ医療機関の形態、人員配置、検査体制などが定められています。認知症疾患医療センターに求められているのは、主に二つの役割です。
一つ目は専門医療機関としての機能です。具体的には、認知症の鑑別診断(認知症か否かの診断、認知症の原因となっている病気の診断)、および身体的な病気との合併(身体合併症)や行動障害や精神症状(行動・心理症状)への対応を行い、治療方針を定め、かかりつけ医と連携しながら、継続的な医療を確保します。また認知症とともに暮らす高齢者には、医療だけではなく、介護保険サービスや経済的な問題、場合によっては成年後見制度等の権利擁護サービス、住まいの確保、介護保険外の生活支援サービス等、いろいろなサポートが必要になりますので、そういった相談を受け、関係諸機関と連携しながら暮らしを調整するのも仕事です。
もう一つの役割は地域連携推進機能です。認知症に関連する地域の専門職の人材育成や研修、関係機関の連携を推進することによって、認知症の人とその家族が、地域で安心して生活できるような支援体制を整える活動を行っています。
―認知症疾患医療センターは、現在どのくらいありますか。
粟田 2017年6月現在で、全国に401カ所です。認知症疾患医療センターの設置は、国の施策に基づいて取り組んでいるものです。2012年に「認知症施策推進5か年計画」(通称「オレンジプラン」)が示され、2015年にはそれを改訂する形で「認知症施策推進総合戦略」(通称「新オレンジプラン」)が示されました。「認知症の人の意思が尊重され、できる限り住み慣れた地域の良い環境で自分らしく暮らし続けることができる社会の実現を目指す」ことを基本的な考えとし、厚生労働省が、関係する省庁と共同で策定したものです。
同プランの「七つの柱」の一つとして「認知症の容態に応じた適時・適切な医療・介護等の提供」があり、取り組みの内容や具体的な数値目標が示されています。認知症疾患医療センターについては、日本老年精神医学会の全専門医を対象に実施したアンケート結果を踏まえ、2017年度末までに高齢者6万人に対して1カ所、全国で500カ所を設置することが目標です。
―研修も行っているとのことですが、どのような方々が対象なのですか。
粟田 認知症に関わる専門職は非常に幅広く、かかりつけ医の先生や、かかりつけ医の相談役であり地域との連携づくりを担う認知症サポート医、また一般病院に勤務している全ての診療科の医師、看護師、作業療法士、理学療法士、薬剤師、歯科医師などが関わります。こういった医療職のほか、社会福祉士、介護福祉士、栄養士、臨床心理士、精神保健福祉士、ケアマネジャー、地域包括支援センターの職員、あるいは都道府県が設けている認知症に関連したさまざまな専門職の方々なども研修の対象です。
―研修についても数値目標はありますか。
粟田 はい。その背景には、認知症高齢者数の全国調査があります。日本で初めて実施された全国調査の結果が発表されたのは、2013年です。当初のオレンジプランの時点では、2025年の段階で認知症高齢者を385万人と推計していましたが、全国調査の結果では2012年時点で462万人、2025年には700万人という推計が示されました。
2015年の新オレンジプランでは、この調査結果を受けて、各種研修等に関する2017年度末の目標値が設定されています。例えば、「かかりつけ医認知症対応力向上研修」の受講者数が6万人、「認知症サポート医養成研修」の受講者数が5000人、多職種を対象とした「一般病院勤務の医療従事者に対する認知症対応力向上研修」の受講者数が8万7000人などです。
また認知証の初期診断と質の高い診断後支援の体制構築を目的に、医療・介護の専門職と専門医で構成される「認知症初期集中支援チーム」は、2018年度から全ての市町村で実施することが目標で、各自治体は整備を急いでいます。
認知症専門医不足、地理的事情が課題
―認知症医療のポイントを教えてください。
粟田 第一に、かかりつけ医を中心としたプライマリケア体制の整備です。かかりつけ医は、認知症の気づき、診断、初期対応、日常の健康管理や、患者・家族の支援、多職種連携の役割を担うため、先に紹介したように新オレンジプランでは、かかりつけ医、また認知症サポート医向けの研修に数値目標を設定し、強化を目指しています。歯科医療機関や薬局も認知症の気づき、診断、初期対応に繋がるため、研修を開始しています。同時に日常生活圏内において、保健・医療・看護・福祉・介護が連携する必要があり、地域の認知症支援体制の構築も重要なポイントとなります。
二つ目は、認知症疾患医療センターです。地域によって医療資源や医師数等の状況が異なるため、新オレンジプランでは、都道府県ごとに機能を明らかにし、鑑別診断が可能な他の医療機関と併せて整備していくとしており、地域の実情に応じた事業展開を行っています。また、認知症ではさまざまな行動・心理症状、身体的な合併症を伴うことがあるので、精神科医療のあり方や退院後の生活支援、一般病床の医療従事者の認知症対応力強化も重要です。
救急医療については、転倒・転落の危険性や、意思疎通の問題、検査・処置への協力が得られにくいなどの理由で、救急病院の94%が、認知症患者への対応が困難と感じています。しかし、救急受診する高齢者の認知症患者の割合は、一般高齢者の認知症有病率の2〜3倍と推定されます。2025年には、救急搬送される人の約6割が高齢者で、そのうち4〜6割が認知症患者となる可能性がありますので、救急医療における認知症対応の体制確保も求められます。また終末期における、本人の尊厳が守られた医療や介護も重要で、認知症患者の意思決定や支援体制についても議論が必要です。
―新オレンジプランの数値目標は今年度までですが、その後は。
粟田 新オレンジプランそのものは2025年度までの計画ですが、数値目標については、今後は3年ごとに更新されます。本年の7月に2020年度までの数値目標が示されています。認知症疾患医療センターの500カ所という目標は、今年度末までに達成することが難しいため据え置きですが、その他達成した、あるいは達成が見込まれる施策については、新たな目標値が示されています。
例えば、かかりつけ医認知症対応力向上研修の受講者数は、現在の6万人から7万5000人に、認知症サポート医養成研修の受講者数は現在の5000人から1万人に、一般病院勤務の医療従事者に対する認知症対応力向上研修の受講者数は8万7000人から22万人に引き上げられています。
また2016年度から開始された研修にも具体的な数値目標が設定され、「歯科医師認知症対応力向上研修」の受講者数は2万2000人、「薬剤師認知症対応力向上研修」の受講者数は4万人が目標です。
―認知症疾患医療センターの整備について、現状の課題はありますか。
粟田 認知症疾患医療センターには専門医が必要で、専門医の育成も同時に行わなければなりません。専門医は現在3000人ほどになりましたが、まだ十分とは言えません。専門医の育成は喫緊の課題です。また地域によっては、認知症疾患医療センターの要件を満たす医療機関がないところもありますし、認知症疾患医療センターが設置されても、面積や人口、地理的条件から圏域をカバーすることが難しい場合もあります。このような状況への対応も検討が必要です。
―今後医療における認知症の位置付けは、どのようになっていくでしょうか。
粟田 今や、全ての医師が認知症を診ることができなければならない時代になっています。2025年に認知症高齢者が700万人になるということは、高齢者の2割が認知症であるということです。有病率調査によれば、85歳以上の40%、90歳以上の60%、95歳以上の85%が認知症であるということですから、高齢化が進めば認知症の方も増えるということになります。つまり認知症である高齢者は当たり前になるのです。専門医でなくとも、全ての診療科の医師が認知症である高齢者を診ることができなければ、医療として成り立たなくなると思います。
―医療従事者の認知症対応力が向上することが、認知症になっても安心して暮らせる社会につながるのですね。
粟田 そうですね。これからは、自分で自分が認知症であると分かっている高齢者が増えると思います。「私は5分前のことは覚えていないから、そのつもりで話をしてね。私もなるべくメモするから」というように。たとえ認知症になっても、長い歳月を生き抜いてきた高齢者の人生の蓄積は素晴らしいものです。私たちが窮地に立った時、例えば大切な人を失った時などに、年老いた父や母、祖父や祖母が掛けてくれるちょっとした言葉で心が救われることがあります。それは、それまでの人生でさまざまな喪失を数多く経験してきたからこその英知であり、その点が若い人とは決定的に違います。
「老」という字は、杖をついて立っている人、賢者の姿が基になっており、人生の大先輩という尊敬の意味が込められています。認知症になっても、老年者は、長い人生経験から得た知恵を次の世代に伝えてくれる、尊敬すべき大切な存在であることを忘れてはなりません。
表1:認知症疾患医療センターの3類型と施設基準
作成:東京都健康長寿医療センター研究所・自立促進と介護予防研究チーム研究部長・粟田主一氏
