2017
09/20
入院中の子どもたちの発達をサポート
-
インタビュー
-
null
隔月刊ドクターズプラザ2017年9月号掲載
医療系学生の一期一会・この人に聞きたい!(1)/日本医療保育学会
「一緒に遊んだり進路の相談に乗ったりと仕事の内容は幅広い」
子どもの心に寄り添い、医療者とつなぐ存在
―日本医療保育学会というのはどのような団体なのでしょうか。
中村 この団体は医療を要する子どもと家族のQOLの向上を目指すことを目的に設立されました。医療と密接な関わりを持つ保育職と、医師や看護師、臨床心理士など、関係する領域の専門職と協力して、医療保育に関する調査や研究、研鑽を行い、社会的にも理解されていくことを目指す団体です。
―学会の会員数はどのくらいいるのでしょうか。
中村 約700人います。他の団体は、単体の職種だけで構成されていることが多いのですが、この団体は、保育職を中心にして、医師や看護師、看護系大学や保育系大学の教員、臨床心理士などのさまざまな職種の方が所属しているのが特徴です。医療保育に実際に関わっている人や、興味関心を持っている人が学会の会員になっています。
―医療現場の保育士になるためには、何か特別な資格は必要なのでしょうか?
中村 ほとんどの場合は、保育士の資格を持っていれば働けるようになっています。ただ、保育士は健康な子どもを基本に学んできていますので、病気の子どもの保育については卒後教育で補完することになります。そのため入院している子どもと関わる時の配慮事項も分からないので、現在、学会認定の医療保育専門士という資格を出しています。この資格取得の研修では、医療の場で働くことを見据えて研修内容を組んでいます。その上で研修を受けた後に論文と口頭試問の試験を受けて合格したら取得できる資格です。
―どの程度の医療知識が求められるのでしょうか。
中村 医師や看護師のような専門的な知識を求めるものではありませんが、病気の子どもの保育をするためには疾患や薬、この先の治療方針、今どんな治療をしているのかなどを多少は理解できていないと、「この子に今必要なのは“これだ”」というものが分からないので、ある程度は医療の知識も必要ですね。それから、医療の専門的な用語、言葉もチームで働く上では知っていた方が良いと思います。
山本 保育士は、看護師の研修会に参加したり、独自で勉強をしたり、医師に直接指導を求めたりして勉強しています。約5年程度の経験年数を積んで、ある程度できるようになっていくのが一番理想ですね。
―子どもに検査や治療を前向きに受けてもらうためのサポートをするのが保育士の役割でしょうか。
中村 そうですね。病院ですと、どうしても嫌な思いをしたり、痛い思いをしたりしなければなりません。その中でも少し楽しいことがあったり、自宅と近い環境の中で遊びを楽しめたりすることはとても大切なことです。病院は子どもにとって受け身のことが多いのです。例えば、検査や処置、内服などは全て受け身のやらされている感が強い内容です。そのような中で子どもが主体となれることを考えることは重要です。遊びの選択は子どもが唯一主体となれる場です。子ども主体の生活を支える、その保障をしてあげる意味でも、医療現場に保育士を配置して、子どもたちがいかに楽しく入院生活を過ごせるかが大切になってきます。
入院したことが結果的に子どもにとってプラスになるといいですよね。例えば、食事面でいうと、自宅では食べられなかった食材が、病院で保育士が関わったり、周りの子に応援してもらったりすることで、食べられるようになったとか、朝ご飯をほとんど食べていない子が、病院で食べるようになって、ご家族も朝ごはんの大切さに気付かれたことですね。
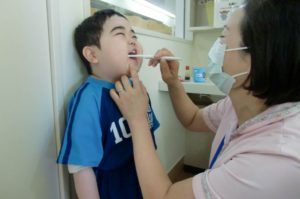
朝ごはんの後の歯磨き・仕上げは保育士(写真提供:日本医療保育学会)
※写真の掲載にあたり保護者の許可を得ています。
―入院患者さんのほとんどは短期間ですが、短期間で信頼関係を築くコツって何なのでしょうか。
中村 「いつでもどうぞ、いらっしゃい」と心を開くようにしています。入院してきたらすぐに子どものもとに行って「こんにちは。保育士の○○です。よろしくお願いします」と自己紹介をしています。また、何度も子どもに会いに行って、自分の名前や顔を覚えてもらい、「この人だったら自分の心に寄り添ってくれる」「自分の思っていることを代弁してくれる」という信頼を得られるようにします。するとそのうち、子どもの方から「○○さん、検査一緒に行って」と言ってきてくれるようになります。
山本 保育士は、子どもの発達をまず見ますので、子どもの気持ちを素早く読み取ることができます。医療の関係者は子どもを見て「血管が出ているかな」と考えるようですが、保育士は「この子の発達はどのくらいかな」と考え、声掛けをしています。
―医療者はつい病気だけに注目しがちですよね。
山本 末期がんのお子さんの場合は、その子にとって最善な環境についていろいろ検討し、医師や看護師、心理士、司書さんたちと一緒にカンファレンスをします。
―司書さんも加わるのですか?
山本 医療図書司書さんです。子どもに死のことを伝えることはとても難しいことです。そんなとき、医療図書司書さんに選書をお願いします。司書さんは年齢に合わせ、また発達に合わせた本を用意してくれます。読み聞かせが必要な子、自らゆっくり読む子などいろいろですが、少しずつ心の準備をしてもらうのです。でも、こういった準備は子ども一人一人状況が違いますから、ご家族の協力の中で段取りしていきます。
―知りませんでした。
山本 研修医は、子どものベッドサイドに行くのが苦手ですね。子どもは白衣を見ただけで泣きます。保育士は医師と子どもの間に入って、間を取り持つんです。聴診器を当てた時、泣いていたら子どもの病状を知る音が聴こえません。そこを上手に保育士がフォローします。子どもには「できたねー。頑張ったね。すごいね」と言って褒めます。
医師には、「今度は診察以外のときにも遊びに来てください」とお願いをします。そうすると、子どもは医師が来てくれたけど、今日は痛いことは何もしないんだと思って安心します。また、子どもを抱っこしたりして遊ぶなどしてくれたら、子どもとスキンシップが図れ、信頼関係も生まれ、診察や検査などがスムーズにいきます。おむつを替えてくれる医師もいるんです。医師と子どもとのやり取りはご家族にお伝えしています。医師と家族との関係の間を取り持つこともしています。
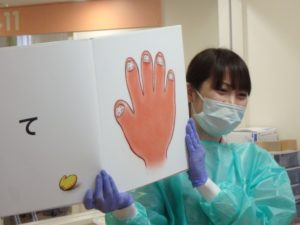
重症室の呼吸器をつけた子ども達に大型絵本を読んでいます(写真提供:日本医療保育学会)
―中高生の患者さんの場合はいかがですか。
山本 一番多感な時期です。イライラしたり恥ずかしがったり悩んだり苦しんだりさまざまな感情が芽生える時期です。
若い医師の診察は、この時期の女の子には配慮が必要です。医師にはその状況をお伝えし、配慮をしてもらうように事前にお願いします。恥ずかしいという気持ちを察しての診察や、特に言動には気を付けてもらうなどしていますね。ベッドサイドでの診察でカーテンを閉めるなどの配慮は当然のことです。
中村 また、自分で決めたい時期ですし、自分のことはきちんと知っておきたい時期でもあるので、そこも大切にします。家族と先生だけで決めるのではなく、お子さんにもどうやって説明するかとか、どういう言い方をした方がいいのかなどを考えますね。話すことでうまくいく子と、落ち込んでしまう子がいるのでその辺りを考えてあげなくてはいけません。
子どもたちが学校のことや悩みを話してくれるのは保育士なので、その辺りの情報を家族と医療者に伝えてこんな方向がいいんじゃないかと提案しています。子どもから「自分はこうしたいんだ。でもそれを家族とか先生に伝えられないんだ」と言われれば、保育士が子どもの口から伝えられるように根回しをします。本人が自分で言えると達成感が得られます。そうしたら、子どもは医師を信頼して、何かあればすぐに医師に相談するようになるんです。
例えば、こういうことがありました。「学校に行きたいけれど治療が重なって学校に行けない」という子どもがいたので、保育士が「じゃあそこは先生と相談してごらん」と根回ししたんです。すると、医師は「午前中だけ学校に行って午後に治療するようにしようか」という形で本人の意思をくみ取ってくれました。そのおかげで、その子は退院までずっと、何かあれば医師に相談しながら治療を受け退院できたんです。そういう意味でもつなぐことは大事だと思いますね。
また、中学生や高校生ですと受験と重なってしまう子どもが結構います。これも保育士が一番に気付いて「ご家族にどのようになっていますか」とお聞きするところから始まることが多いんです。それで受験体制についてお子さんの原籍校と相談したり、本当にぎりぎりのときには「このような子どもさんが受験するのにどのようにして受け入れてもらえるか」などを高校側と話し合ったりします。
また、高校生は単位が取れないと留年してしまいます。合格はしたけど1年間休んだことで留年になってしまい、次の年の4月から復学するというお子さんに対しては、高校の先生と教育委員会の担当者に病院へ来てもらい、主治医、看護師、保育士とで、高校に戻ってからの注意事項や生活への配慮事項、その子の治療中の生活の様子やどんな子なのかをお伝えしたり、学校側からの質問にも答えたりして、お互いに納得した中でそのお子さんを高校に送り出したこともありますね。
―退院後のことも考えるんですね。
中村 子どもには普通の社会生活に戻って、その子らしい発達をしながら大人になってほしいというのが私たちの願いなんです。
―子どもだけでなくそのご家族のことも考えてあげないといけなかったりするのですか?
山本 ご家族は看護師さんにお話をしたいと思っても忙しそうだから声を掛けられないとおっしゃいます。けれど保育士はいつも子どもの側にいますので声を掛けやすいようですね。保育士は何でもない日常会話から問題点をすっと捉えます。捉えた悩み事についてはご家族と相談して医療側につなぐことをしています。
例えば、面会に毎日に来られているご家族から、「入院していない下の子どもがこの頃必要以上に手を洗って、『まだきれいにならない』と何回も何回も洗って困っています」。また、「その下の子にチック症状が出てきてどうしたらいいのでしょうか」というお話をお聞きしました。保育士は「もしかしたら精神的なものかな」「下のお子さんたちは毎日母不在の寂しさをこのような形で表現しているのでは」と考え、医療スタッフと相談しお母さんには面会をお休みしてもらい、下のお子さんと一緒に過ごしてほしいとお願いしたことがあります。もちろん入院しているお子さんは保育士がしっかりご支援いたしますとお伝えし、毎日の面会を状況に応じ変更したこともあります。

11月に開催された運動会のプログラムを作成(写真提供:日本医療保育学会)
まだまだ医療現場への導入が進まない保育士
―医療現場で働く保育士は日本でどのくらいいるのでしょうか。
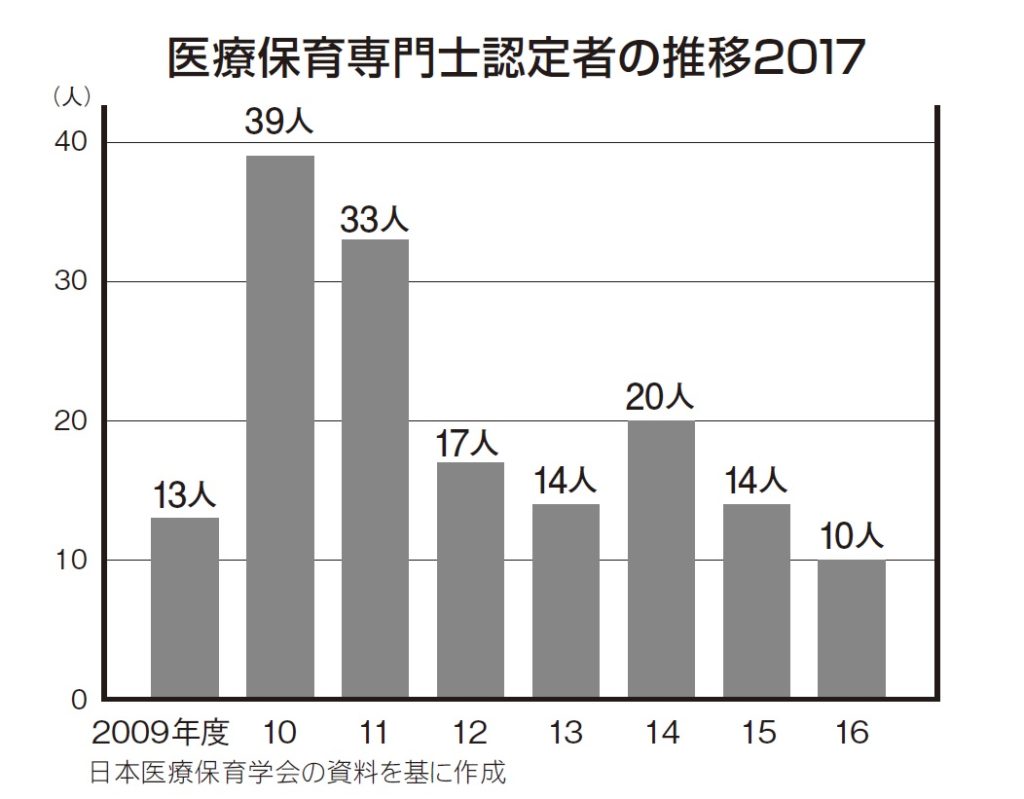
山本 当学会認定の医療保育専門士の資格を持つ人は、160人くらいです。でも、この資格を持っていない人も医療現場で活動しています。
中村 保育士を最初に導入した所は聖路加国際病院です。昭和26年ごろから入院している子どもを対象に導入されています。しかしそこからの普及がなかなか進まない状況ですね。当学会はもともと全国病棟保母研究会という研究会が主な母体になっており、それを立ち上げた前理事長、初代の理事長が、病棟保育士がどのくらい施設に導入されているかという調査を行っています。その調査を始めた辺りから少しずつ病棟に保育士導入の動きが始まり、保険診療の加算を取れるようになったんです。
―今、団体の存在は知られているのですか?
中村 認知度はかなり低いです。保育の仕事は日々の積み重ねの中で結果が出てくるものなので、なかなか必要性を理解されないこともあって、認知度が低いのが現状ですね。だから、医師や看護師の学会で、私たちの実践を報告していかないと認知度は上がっていかないのかなと思っています。
―全国の病院に保育士が必ずいるというわけではないのですか?
山本 保育士導入のニーズの高まりはあっても、保育士を雇うことは病院側の持ち出しとなりますので、不採算部門の採用はかなり慎重です。仮にニーズに応え保育士を導入しても、非常勤採用であり身分が保証されていない現状があります。
入院児にも入院していない子どもと同じように保育を受ける権利があるという観点から考えますと、入院している子どもがいる所には全て保育士を配置することが当然と思いますが、まだまだ日本は入院児の権利保障に関しては欧米と比べて遅れています。入院児の就学前教育は必須です。関わる保育士の導入も国レベルで予算化してくれることを希望します。

武藤さんのインタビューに応える中村理事長(右)と山本副理事長
◆インタビューを終えて
日本医療保育学会を初めて知ったのは、某新聞の掲載記事でした。母が小児科医ということもあり、小児にも興味があったので、このようなインタビュー企画をさせていただきました。
インタビューを終えて感じたことは、“チーム医療”の大切さです。医療現場の保育士は、医師や看護師を中心とした医療者と、お子さんとそのご両親をつなぐ大切な存在です。こんな大切な存在を知らなかった自分が恥ずかしくなりました。医療は、医療現場の保育士をはじめとした、多種に及ぶ医療関係者によって成り立っています。
より良い“チーム医療”のためにも、様々な医療関係者のお話を聞いて、知見を広げていこうと思います。次回のインタビューもお楽しみに!
(防衛医科大学校3年・武藤康輔)
